¡Trabajando por la dermatología andaluza!
22 octubre, 2018
La psoriasis marca la vida, tómatela en serio
29 octubre, 2018Cada 29 de octubre se celebra el Día Mundial de la Psoriasis, con el que se pretende visibilizar los avances de la enfermedad y los retos pendientes en unos pacientes que sufren o han sufrido estigma por sus síntomas cutáneos y aislamiento social. La Academia Española de Dermatología y Venereología, a través de su Grupo de Trabajo en Psoriasis, pretende ayudar a la investigación científica en esta enfermedad, difundir los conocimientos acumulados y concienciar de que este es un problema que debe ser tratado por un equipo multidisciplicar en el que el dermatólogo tiene un papel fundamental.
Estas son las preguntas más frecuentes sobre psoriasis, además en la página del Grupo de Psoriasis, se puede encontrar muchas más información, así como en la web de la Fundación Piel Sana de la AEDV:
¿Qué es la psoriasis?
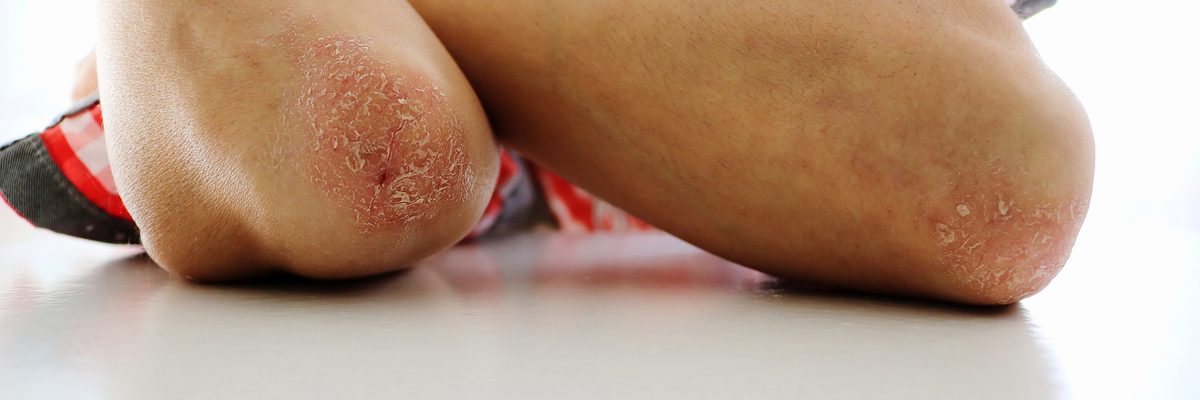
La psoriasis es una enfermedad crónica con expresión clínica predominante cutánea, mediada por mecanismos inmunológicos y de herencia poligénica. La lesión cutánea característica es una placa eritematosa de diferentes tamaños, cubierta por descamación blanquecina.
¿Afecta sólo a la piel?
Actualmente, la psoriasis no se considera una enfermedad exclusivamente cutánea, sino una enfermedad en la que se pueden afectar otros órganos como las articulaciones en un 20-30% de los pacientes. Además, en pacientes con psoriasis extensa hay un aumento en la incidencia de enfermedades cardiovasculares, hígado graso, problemas psicológicos y se asocia con otras enfermedades que comparten mecanismos fisiopatogénicos.
¿Qué la causa?
No se conocen las causas exactas de esta enfermedad, pero se piensa que está relacionada con una alteración del sistema inmunológico. También se sabe que hay factores desencadenantes como son las infecciones, la obesidad, estar inmunodeprimido, fumar, tomar alcohol o el estrés que actuarían sobre una predisposición genética.
¿Puede aparecer a cualquier edad?
Sí, pero hay 2 picos en los que el diagnóstico de la enfermedad es más frecuente, entre los 20 y los 30 años y entre los 50 y los 60 años. Aproximadamente, el 75% de los pacientes se diagnostica antes de los 40 años. Se presenta por igual a hombres y mujeres y su curso es impredecible.
¿Cuántos afectados hay?
Afecta aproximadamente al 2% de la población mundial con variación entre diferentes países y razas. En un estudio publicado en España en 2001, la prevalencia de la psoriasis era de 1,4%, mientras que en otro estudio publicado en 2014 mostró una prevalencia del 2,3%. Este incremento posiblemente sea debido no a un verdadero aumento de la enfermedad sino a un mejor reconocimiento por parte de pacientes y médicos.
Si un progenitor tiene psoriasis, ¿qué probabilidad tiene su hijo de desarrollarla?
Se detecta una historia familiar de psoriasis en un porcentaje variable de 35 a 90% de los pacientes. Si el padre y la madre tienen psoriasis la posibilidad de que un hijo la tenga es del 41%, si sólo la tiene uno de ellos es del 14%.
¿Cuáles son los síntomas?
Dependen de la forma de psoriasis que tenga la persona.
La forma común es la psoriasis en placas que consiste en la presencia de placas eritematosas cubiertas de descamación blanquecina. El color blanquecino de la descamación es muy característico y se asemeja al nácar, por eso se suele hablar de descamación nacarada.
La psoriasis en gotas consiste en la aparición de múltiples lesiones de pequeño tamaño, distribuidas de forma generalizada en tronco y extremidades.
La psoriasis pustulosa generalizada es una forma infrecuente de psoriasis en donde la clínica predominante es el eritema y la presencia de pústulas. Estas pústulas son estériles, es decir, no hay gérmenes en su interior.
La psoriasis pustulosa localizada afecta las palmas y las plantas, con presencia de pústulas estériles y máculas marronáceas y su curso es crónico.
¿Puede afectar al pelo o a las uñas?
Sí. Es muy frecuente la afectación del cuero cabelludo, siendo a veces difícil distinguirla de la dermatitis seborreica pudiendo coexistir las 2 enfermedades. La afectación de las uñas en los pacientes psoriásicos es frecuente, sobre todo a partir de los 40 años: pueden aparecer ‘manchas de aceite’ (o máculas marronáceas-anaranjadas), engrosamiento, despegamiento del lecho y deformidad.
¿Qué tipos de tratamientos hay?
A grandes rasgos podemos distinguir entre tratamientos que se aplican sobre las placas (tratamientos tópicos) y tratamientos que se administran por vía general también llamada sistémica (vía oral, subcutánea o intravenosa).
Dentro de los tratamientos por vía sistémica distinguimos entre tratamientos sistémicos clásicos (fototerapia y foto-quimioterapia, acitretina, metotrexato y ciclosporina) y tratamientos sistémicos biológicos (anticuerpos monoclonales contra diferentes dianas, proteínas de fusión…).
¿Cuándo se da un tratamiento u otro?
Por norma general, cuando las lesiones no son muy extensas, menos del 10% de la superficie corporal, el tratamiento habitual es el tópico. El médico elegirá el vehículo más adecuado, crema, pomada, loción, según la localización de las lesiones.
Si la enfermedad es más extensa o rebelde a tratamientos o provoca importante afectación en la calidad de vida, el dermatólogo empleará una terapia u otra en función de las pruebas médicas, la evaluación de su eficacia o de sus posibles efectos secundarios.